„Bewegung ist bei Knieproblemen die beste Medizin“
Knieschmerzen sind eine der häufigsten orthopädischen Leiden. Der komplexe Aufbau des Kniegelenks trägt dazu bei, dass es für frühzeitige Schädigung (Meniskusriss, Knorpelschaden oder Arthrose) anfällig ist. Im folgenden sollen hier die wichtigsten Kniegelenkserkrankungen bzw. Kniegelenksverletzungen und Therapien kurz besprochen werden.
Knorpelschaden, Chondropathie
Knorpelschäden im Kniegelenk können durch Fehlstellungen (X-Bein, O-Bein), Übergewicht, Verletzungen, abnutzungsbedingt im höheren Alter oder im Rahmen von rheumatischen Erkrankungen entstehen.
Im Falle von lokalisierten/umschriebenen tiefen Knorpelschäden (Grad 3-4 Knorpeldefekt) mit gesundem umgebenden Knorpel, ist eine chirurgische Therapie möglich: Bei kleinen Defekten ist eine Mikrofrakturierung bzw. Mikrobohrung (microdrilling) möglich. Dadurch werden Stammzellen aus dem Knochenmark rekrutiert und der Defekt mit Reparaturgewebe gefüllt. Bei größeren Defekten kann mittels biologischer Matrix (Gewebe aus biologisch abbaubaren Substanzen) oder mittels Matrix-gestützter Knorpelzelltransplantation (Matrixgestützter autologer Chondrocyten-Transplantation, MACT) therapiert werden.
Bei diffusen großflächigen Knorpelschäden ohne klare Abgrenzung zum gesunden Knorpelgewebe, kann eine Knorpelglättung durchgeführt werden, wenn Knorpelteile ins Gelenk ragen und bei der Bewegung stören. In den meisten Fällen ist bei diffusen Knorpelschäden jedoch die konservative (nicht-operative) Therapie, die Methode der 1. Wahl.
Meniskusriss
Der Meniskus ist ein halbmondförmiger Faserknorpel und fungiert als Stoßdämpfer im Kniegelenk.
Der Meniskusriss tritt bei jungen Menschen verletzungsbedingt auf (traumatischer Meniskusriss), kann aber bei Personen mittleren Alters (ab ca. 35 Jahren) auch abnützungsbedingt (degenerativer Meniskusriss, d.h. ohne Verletzung) auftreten. Vor allem der Innenmeniskus (medialer Meniskus) ist häufig von Rissen betroffen. Risse des Außenmeniskus (lateraler Meniskus) sind seltener und kommen eher traumatisch (verletzungsbedingt) als abnutzungsbedingt vor.
Bei Meniskusrissen welche an die Oberfläche reichen (Grad III und IV) kann eine arthroskopische Meniskusnaht oder eine Entfernung des geschädigten Meniskusteiles (Teilmeniskektomie) erfolgen.
Synonyme: Laes. men. med., Laes. men. lat., Rupt. men. med., Rupt. men. lat., Meniskusläsion, Meniskuseinriss.
Kreuzbandriss
Es gibt ein vorderes und ein hinteres Kreuzband im Kniegelenk. Diese sorgen für die Stabilität nach hinten und vorne. Da das hintere Kreuzband nur selten von Rissen betroffen ist, wird im folgenden vor allem auf das vordere Kreuzband (VKB) eingegangen.
Ein vorderer Kreuzbandriss (VKB Ruptur) tritt üblicherweise im Rahmen von Sportverletzungen auf. Kontaktsportarten wie Fußball, Handball, Basketball aber auch Skifahren haben ein besonderes Risiko für Kreuzbandrisse.
Die Therapie kann entwender konservativ (ohne Operation) oder operativ erfolgen. Bei einer OP wird das vordere Kreuzband durch eine körpereigene Sehne (z.B. Semitentinosus-Sehne, Gracilis-Sehne oder Quadrizeps-Sehne) ersetzt. Die Operation kann ebenso wie beim Meniskusriss arthroskopisch durchgeführt werden.
Seitenbandriss
Seitenbandrisse im Kniegelenk treten ebenso wie Kreuzbandrisse gehäuft bei Kontaktsportarten oder beim Skifahren auf. Dabei geht die Stabilität zur Seite im Kniegelenk verloren.
Die Therapie erfolgt meist konservativ (ohne Operation) mit einer Schiene (sperrbare Knie-Orthese mit Gelenk) welche schrittweise für die Beugung freigegeben wird.
Plica Syndrom
Durch angeborene Schleimhautfalten (Plicae) können Schmerzen im Kniegelenk, typischerweise innenseitig der Kniescheibe (Patella), ausgelöst werden. Typischerweise ist dabei eine Plica mediopatellaris (Schleimhautfalte innenseitig der Kniescheibe) vorhanden. Oft ist auch ein schmerzhaftes „Klicken“ hinter der Kniescheibe spürbar. Eine Plica infrapatellaris oder eine Plica suprapatellaris verursachen üblicherweise keine Beschwerden.
Falls die nicht-operative Therapie versagt, kann eine arthroskopische Plica-Lösung (Plica shaving) erfolgen.
Bakerzyste
Die Baker-Zyste stellte eine Ausstülpung des Kniegelenks nach hinten dar. Sie kann auch Schmerzen in der Kniekehle verursachen. Ursächlich liegt oft ein Knorpelschaden oder eine Meniskusläsion im Kniegelenk zu Grunde. D.h. die Bakerzyste kann je nach Reizzustand des Kniegelenks größer oder auch wieder kleiner werden.
Eine Therapie der Bakerzyste selbst ist selten notwendig. Üblicherweise muss zuerst die Ursache der Bakerzyste im Kniegelenk selbst behandelt werden.
Patellofemorales Schmerzsyndrom (PFSS)
Hauptursache für den vorderen Knieschmerz, Schmerzen hinter der Kniescheibe (Patella). Es treten Schmerzen im vorderen Anteil des Kniegelenks auf, welche typischerweise bei Kniebeugen oder beim Stiegen steigen stärker werden. In der Untersuchung findet man einen Patella-Verschiebeschmerz, in der Bildgebung findet man meist einen unauffälligen Befund. Typischerweise betrifft das patellofemoralen Schmerzsyndrom (auch patellofemorales Reibesyndrom genannt) junge Menschen zwischen 12 und 30 Jahren, kann aber auch bei Sportlern jedes Alters auftreten.
Leider wird der Begriff „Chondropathia patellae“ oft als Synonym verwendet ohne dass ein Knorpelschaden vorliegt.
Liegen muskuläre Imbalancen vor hilft beim patellofemoralen Schmerzsyndrom angeleitetes Muskeltraining im Rahmen einer Physiotherapie.
Morbus Osgood-Schlatter
Der Morbus Osgood-Schlatter ist eine Überlastungserscheinung im Jugendalter (9-14 Jahre) mit Schmerzen am vorderen Schienbeinhöcker bzw. Patellasehnenansatz. Üblicherweise sind sportliche Jugendliche betroffen.
Die Therapie ist nicht operativ. Die Reduktion der sportlichen Belastung sowie das Vermeiden von Knien auf dem betroffenen Bein führen üblicherweise zu einem Therapieerfolg.
Knochenmarködem
Flüssigkeitsansammlung im Knochen. Synonyme: Knochenmarksläsion, bone marrow lesion, bone marrow edema.
Dieses kann vielfältige Ursachen wie Verletzungen (Prellung), Mikrofrakturen, trabekuläre Frakturen, Knochennekrose (Absterben von Knochen, z.B. Morbus Ahlbäck), Stressfraktur (Marschfraktur) durch chronische Überlastung, Störungen des Knochen-Stoffwechsels (Osteoporose) oder Abnutzungserscheinungen (Arthrose) haben.
Die Therapie richtet sich nach der Ursache. Bei Überlastungen und Stressfrakturen ist die Entlastung zielführend, bei Arthrose muss die Abnutzung therapiert werden.
Tractus iliotibialis Syndrom
Synonyme: Läuferknie, Runner’s knee, Tractus-iliotibialis-Scheuersyndrom, Tractustendinose, Tractussyndrom, Ilio-tibiales Bandsyndrom, Iliotibial band syndrome (ITBS), Iliotibial band friction syndrome (ITBFS).
Das Tractus iliotibialis Syndrom ist ein schmerzhafter Reizzustand an der Außenseite des Kniegelenks. Es wird typischerweise durch Joggen, Stiegensteigen oder Bergwandern provoziert. Es kommt zu einer Schleimbeutelentzündung über dem äußeren körperfernen Oberschenkelhöcker (lateraler Femur-Epikondyl), da hier ein straffer Faserzug vom Becken in Richtung Schienbein zieht und ein Reibesyndrom verursachen kann. Eine O-Bein Stellung des Kniegelenkes, lange Laufstrecken, Bergablaufen und falsches Schuhwerk sind Risikofaktoren welche dazu beitragen können.
Die Therapie erfolgt konservativ (ohne OP). Eine genaue Ursachenanalyse für den individuellen Patienten bzw. Athleten ist zwingend erforderlich.
Patellaspitzensyndrom
Schmerzhafter Reizzustand am Ursprung der Patellasehne (Enthesiopathie der Kniescheibensehne). Die Schmerzen werden dabei am Unterrand der Kniescheibe (Patella) verspürt. Wie schon der englische Name Jumper’s knee (Springerknie) verrät, tritt das Patellaspitzensyndrom vor allem bei Sportarten mit Sprungbelastungen (Volleyball, Basketball, etc.) auf.
Auch für das Patellaspitzensyndrom kommen nicht operative Therapien zum Einsatz. Kurzfristige Belastungsreduktion und Physiotherapie mit exzentrischem Muskeltrainig haben gute Erfolge.
O-Bein, X-Bein
Eine Fehlstellung des Kniegelenks kann in der Kindheit bzw. im Wachstum entstehen oder eine Folge von Verletzungen im späteren Leben sein.
Ein O-Bein (Genu varum) führt zu vermehrter Belastung an der Innenseite (mediale Seite) des Kniegelenks und kann zu Schäden von Meniskus und Knorpel führen. Ein X-Bein (Genu valgum) führt zu vermehrter Belastung an der Außenseite des Kniegelenks und kann zu denselben Schäden im äußeren (lateralen) Kniegelenksbereich führen.
Die klinische Untersuchung, Röntgen-Aufnahmen und gegebenenfalls eine MRT Untersuchung helfen die richtige Diagnose zu stellen und einen Therapieplan zu entwickeln.
Meist bringt die nicht-operative Therapie (Physiotherapie, Infiltrationen, Schuheinlagen) Besserung. Im Falle, dass die nicht-operative Therapie keinen Erfolg bringt, kann eine Bein-Geradstellungs-OP (Umstellungsosteotomie, siehe unten) erfolgen.
Knie-Arthrose
Die Knie-Arthrose ist ein Gelenksverschleiß bzw. Abnutzung des Kniegelenkes (Gonarthrose; englisch: knee osteoarthritis).
Im Rahmen einer Arthrose kommt es zuerst zu einer zunehmenden Abnutzung und Schädigung des Gelenkknorpels. In weiterer Folge kommt es auch zu einer zunehmden Deformation der beteiligten Gelenksknochen und Schädigung der umgebenden Weichteile. Fehlstellungen, Bandinsuffizienz (lockere Bänder), die zu Gelenkinstabilität führen, eingeschränkte Beweglichkeit und Schmerzen können die Folge sein.
Der englische Begriff „osteoarthritis“ beinhaltet auch schon den Hinweis, dass es im Rahmen einer Arthrose zu wiederkehrenden Gelenkentzündungen (Arthritis) kommen kann. Bei starken Schmerzen, Schwellung und Überwärmung des Gelenks, spricht mach von „Aktivierter Arthrose“, dies ist eine akute Gelenkentzündungen (Arthritis) im Rahmen einer chronisch verlaufenden Arthrose.
Die Therapie kann nicht operativ oder operativ erfolgen. Bei schweren Arthrosezeichen und anhaltenden Schmerzen ist die Implantation eines Knie-Teilgelenks-Ersatzes (Halbschlitten, Schlittenprothese) oder eine Knie-Totalendoprothese (K-TEP) möglich.
Therapie
Konservative Therapie
In vielen Fällen können Knieprobleme konservativ (ohne Operation) behandelt werden. Insbesondere Bewegung mit geringer Belastung (z.B. Radfahren, Fahrradergometer) kann einem gereizten Kniegelenk helfen die Nährstoffe im Gelenk zu verteilen und die Durchblutung sowie Selbstheilung anzuregen.
Im Rahmen einer Physiotherapie (Heilgymnastik) erlernt man gezielte Übungen um die Muskulatur gezielt zu trainieren. Es gibt Studiendaten, welche den Effekt von Physiotherapie bei Kniearthrose stärker einschätzen als den Effekt von entzündungshemmenden Medikamenten (NSAR, Diclofenac, Ibuprofen, etc.).
Maßeinlagen mit Außen- oder Innenranderhöhung können die Belastungsachse verbessern und zur Schmerzreduktion beitragen.
Infiltrationen mit Kortison-Präparaten können akute Entzündungszustände (bei aktivierter Gonarthrose oder Rheuma) dämpfen und den Schmerz reduzieren.
Eine Hyaluronsäure Therapie (auch „Knorpelaufbau-Kur“ genannt) kann die Gleitfähigkeit des geschädigten Gelenkknorpels verbessern und zur besseren Ernährung des Knorpels beitragen.
Kniearthroskopie
Im Rahmen einer Kniegelenksspiegelung (Kniegelenksarthroskopie) werden über 2 oder mehr kleine (ca. 1 cm lange) Schnitte eine Kamera und Instrumente eingeführt. Dabei kann das gesamte Gelenk eingesehen und auf Schädigungen untersucht werden.
Nach der OP: Die Schmerzen reduzieren sich meist innerhalb weniger Tage nach OP. Eine gewisse Schwellneigung (Kniegelenkserguss) kann für die ersten 4-8 Wochen beobachtet werden, insbesondere nach intensiveren Aktivitäten.
Kniearthroskopie
+ Teilmeniskektomie
Bei der Teilmeniskektomie wird der geschädigte Meniskusanteil entfernt. Es wird darauf geachtet so viel Meniskusgewebe wie möglich zu erhalten, um die Stoßdämpferfunktion weiterhin zu gewährleisten.
Die Nachbehandlung ist einfach, Bewegungsübungen können selbständig durchgeführt werden, Krücken können für ca. 10 Tage verwendet werden, Vollbelastung ist sofort möglich. Eine Physiotherapie nach einer Teilmeniskektomie ist optional.
Kniearthroskopie
+ Meniskusnaht
Eine arthroskopische Meniskusnaht ist bei relativ frischen verletzungsbedingt aufgetretenen Rissen bei jüngeren Patienten zielführend. Dabei wird der Riss durchstochen und mit Miniankern (aus Fadenmaterial oder Plastik) an der Basis fixiert. Das Faden-Material ist dabei nicht selbst-auflösend (nicht resorbierbar), da der Meniskusriss oft Monate lang braucht um vollständig zu heilen.
Die Nachbehandlung richtet sich nach der exakten Lokalisation des Risses und der Naht. Üblicherweise wird für 4-6 Wochen eine teil-gesperrte Kniegelenksorthese mit Gelenk verordnet, welche schrittweise für die Beugung freigegeben wird. Eine Teilbelastung für 4-6 Wochen ist empfohlen.
Kniearthroskopie
+ Kreuzbandrekonstruktion
Im Rahmen einer arthroskopischen Kreuzbandrekonstruktion findet die Präparation und das Einsetzen des neuen Kreuzbandes arthroskopisch statt. Jedoch sind zum „Ernten“ (zur Entnahme) der körpereigenen Sehne(n) zusätzliche Schnitte notwendig. Als mögliche Sehnen kommen hier die körpereigene Semitentinosus-Sehne, Gracilis-Sehne (Hamstrings, STG Technik), Quadrizeps-Sehne oder Patellasehne in Frage. Das entnommene Sehnenstück wird dann mit Wiederhaken/Plättchen und/oder Schrauben fixiert.
Die Nachbehandlung erfolgt ähnlich einer Teilmeniskektomie. Bewegungsübungen können selbständig und im Rahmen einer Physiotherapie durchgeführt werden, Krücken können für ca. 14 Tage verwendet werden, Vollbelastung ist sofort möglich. Schwellungen sind relativ häufig. Hochlagern und konsequente Kühlung in den ersten Tagen nach OP werden empfohlen.
Umstellungsosteotomie
Bei einer Knieumstellung wird eine vorbestehende Fehlstellung des Kniegelenks (O-Bein, oder X-Bein) so korrigiert, dass der Knorpelschaden an der Innen- oder der Außenseite des Gelenks entlastet wird.
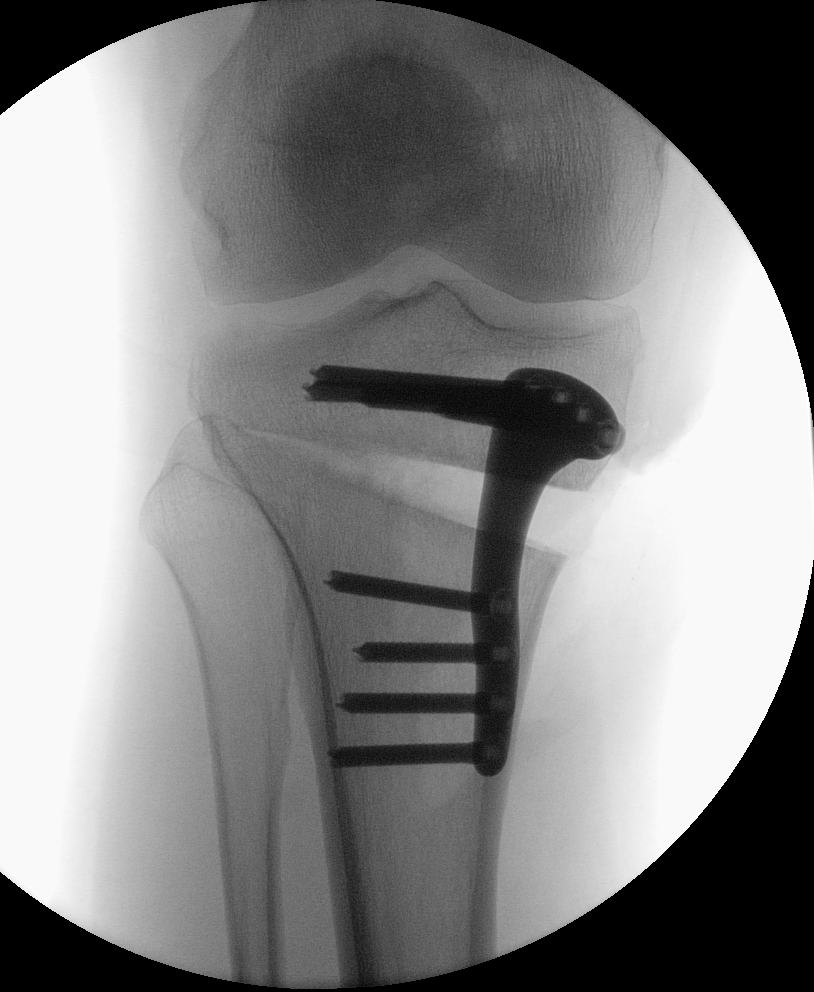
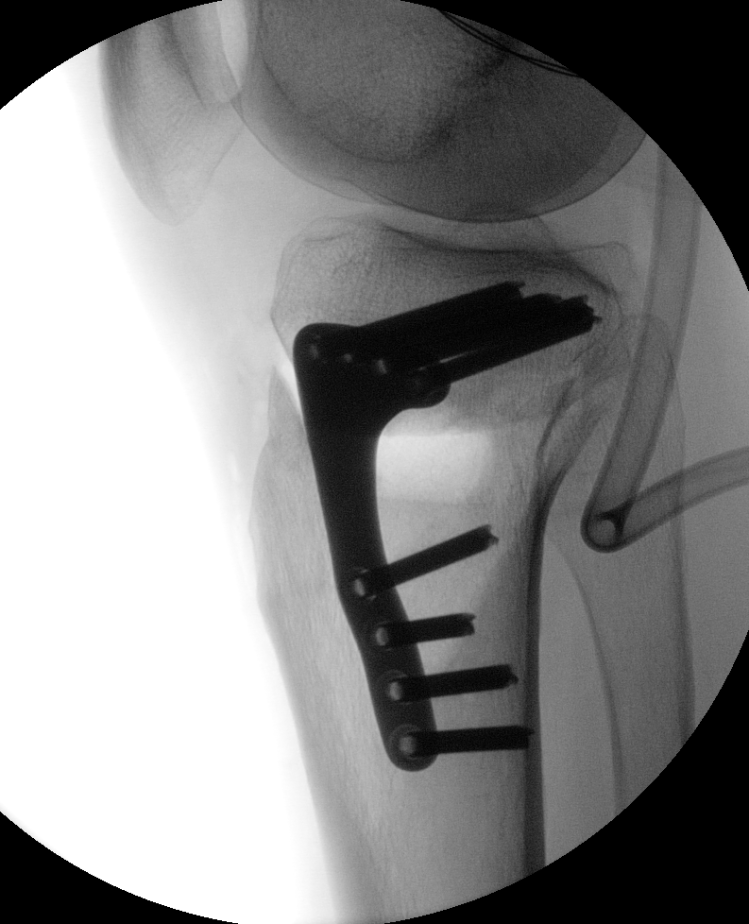
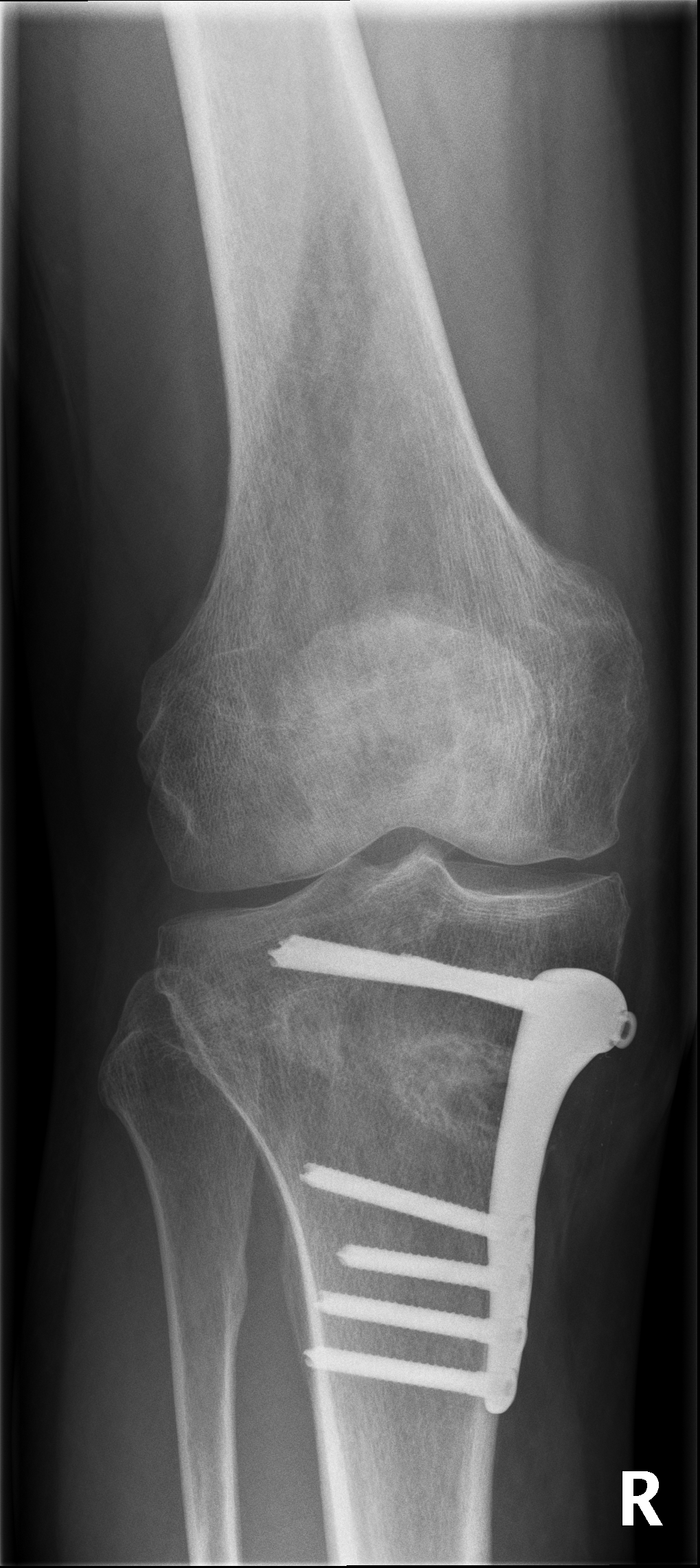
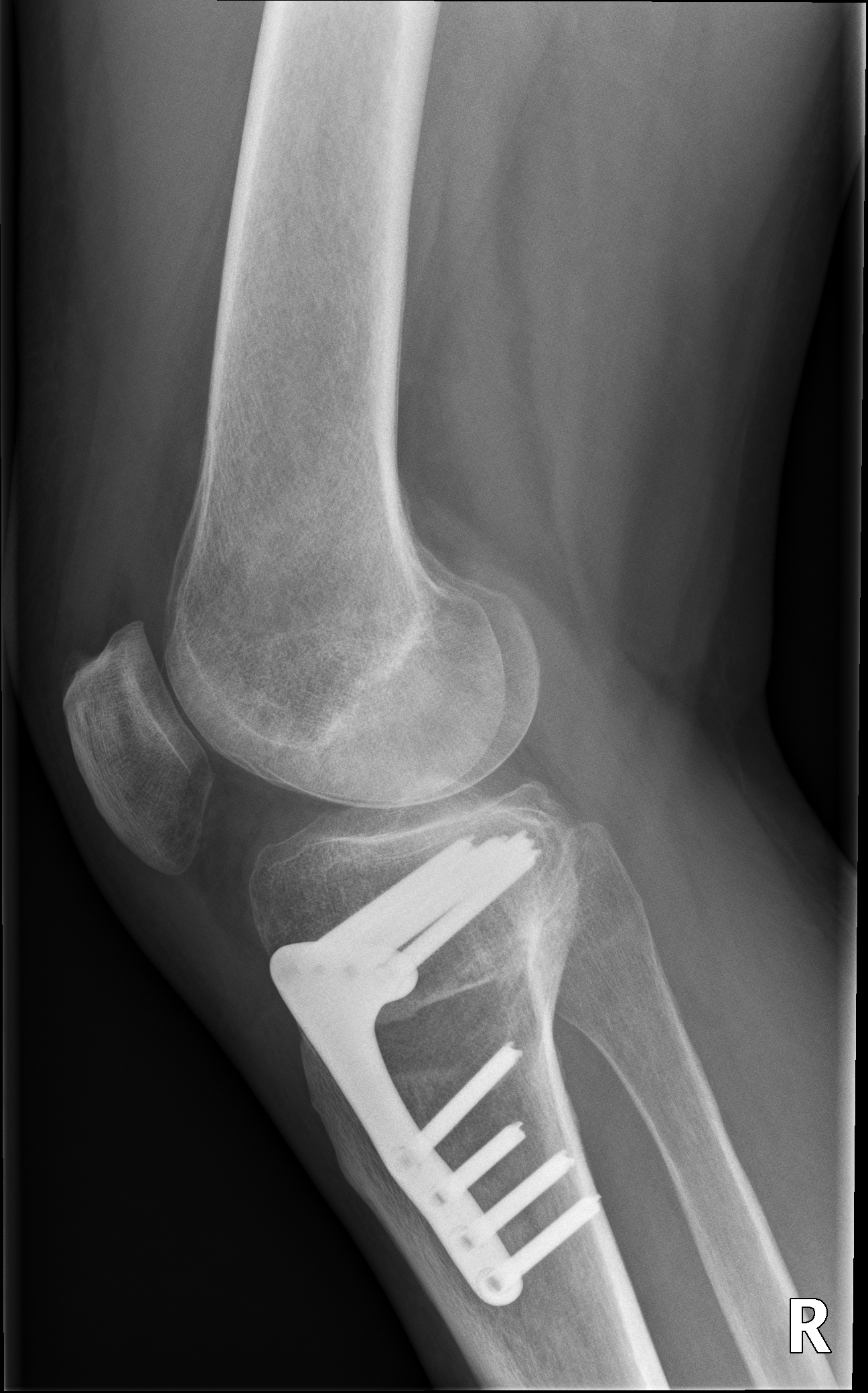
Bei innenseitigen Knorpelschäden mit Fehlstellung am Schienbein ist eine Hohe tibiale Osteotomie (HTO, high tibial osteotomy) sinnvoll. Dabei wird im Bereich des Schienbeinkopfes ein Schnitt durchgeführt und dieser Spalt danach aufgeklappt um die Beinachse zu korrigieren. Die Stellung wird mittels Platte fixiert.
Unten: Knöcherne Heilung des aufgeklappten Spaltes nach 5 Monaten.
Bei Knorpelschäden an der Außenseite und Fehlstellung am Oberschenkelknochen ist eine Distale Femur Osteotomie (DFO, distal femoral osteotomy) sinnvoll. Dabei wird im Bereich des körperfernen Oberschenkelknochens ein Schnitt durchgeführt und ebenso aufgeklappt um die Beinachse zu korrigieren. Die Stellung wird auch mittels Platte fixiert.
Die Nachbehandlung richtet sich nach der Art der Operation und der Knochenqualität. Meist wird für 2-6 Wochen eine Teilbelastung empfohlen, eine Schiene ist nicht notwendig. Eine Physiotherapie ist vor allem nach Beginn der Vollbelastung sinnvoll.
Knie-Totalendoprothese
Halbschlitten
Falls nur ein Teil des Kniegelenks abgenutzt ist kann die Implantation eines Knie-Teilgelenksersatzes (Knie-Teilendoprothese, Halbschlitten, Schlittenprothese) sinnvoll sein. Voraussetzung dafür ist, dass die überigen Gelenkteile noch intakt sind und nicht schmerzhaft sind.
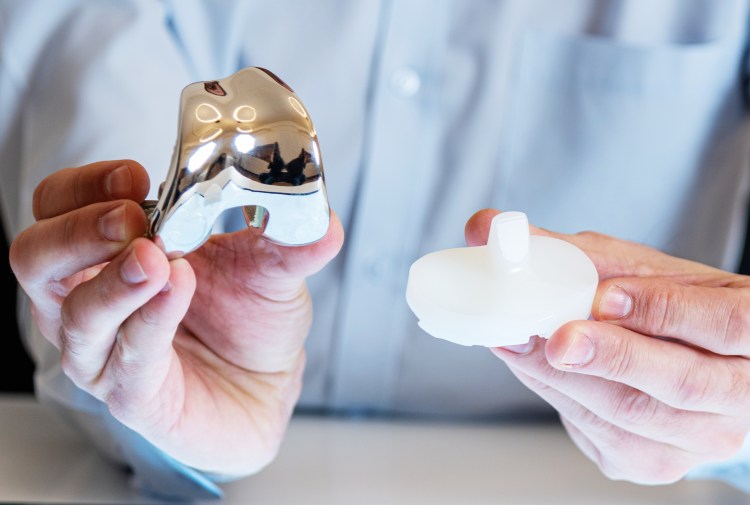
Bei schweren Schäden in mehreren Gelenksteilen ist eine Knie-Totalendoprothese (Knie-TEP) sinnvoll. Dabei werden die Gelenkoberflächen durch Metall ersetzt. Die Kniescheibe muss nur ersetzt werden, wenn diese auch Veränderungen (Knorpelschäden) zeigt.
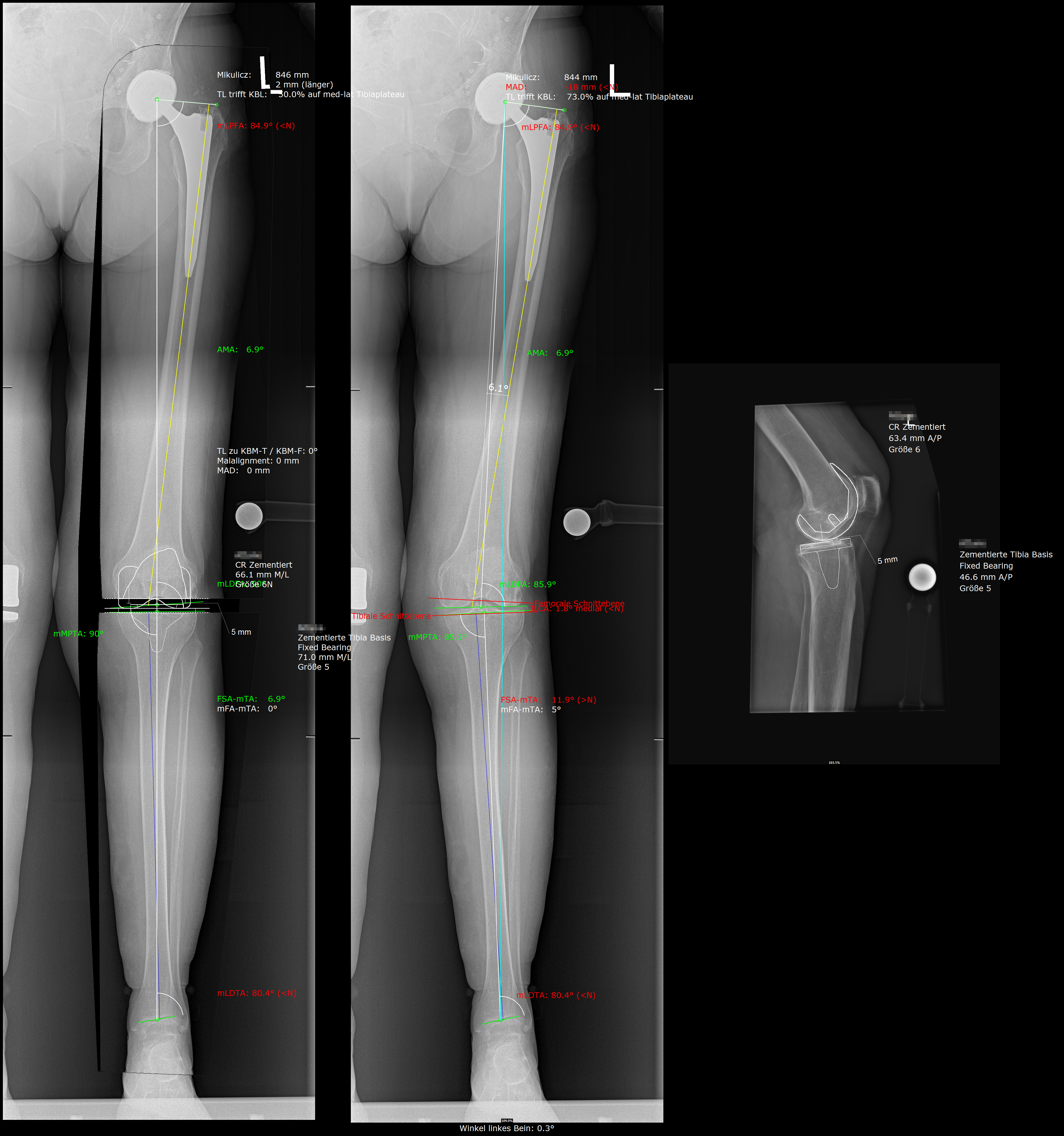
Präoperative Planung am PC
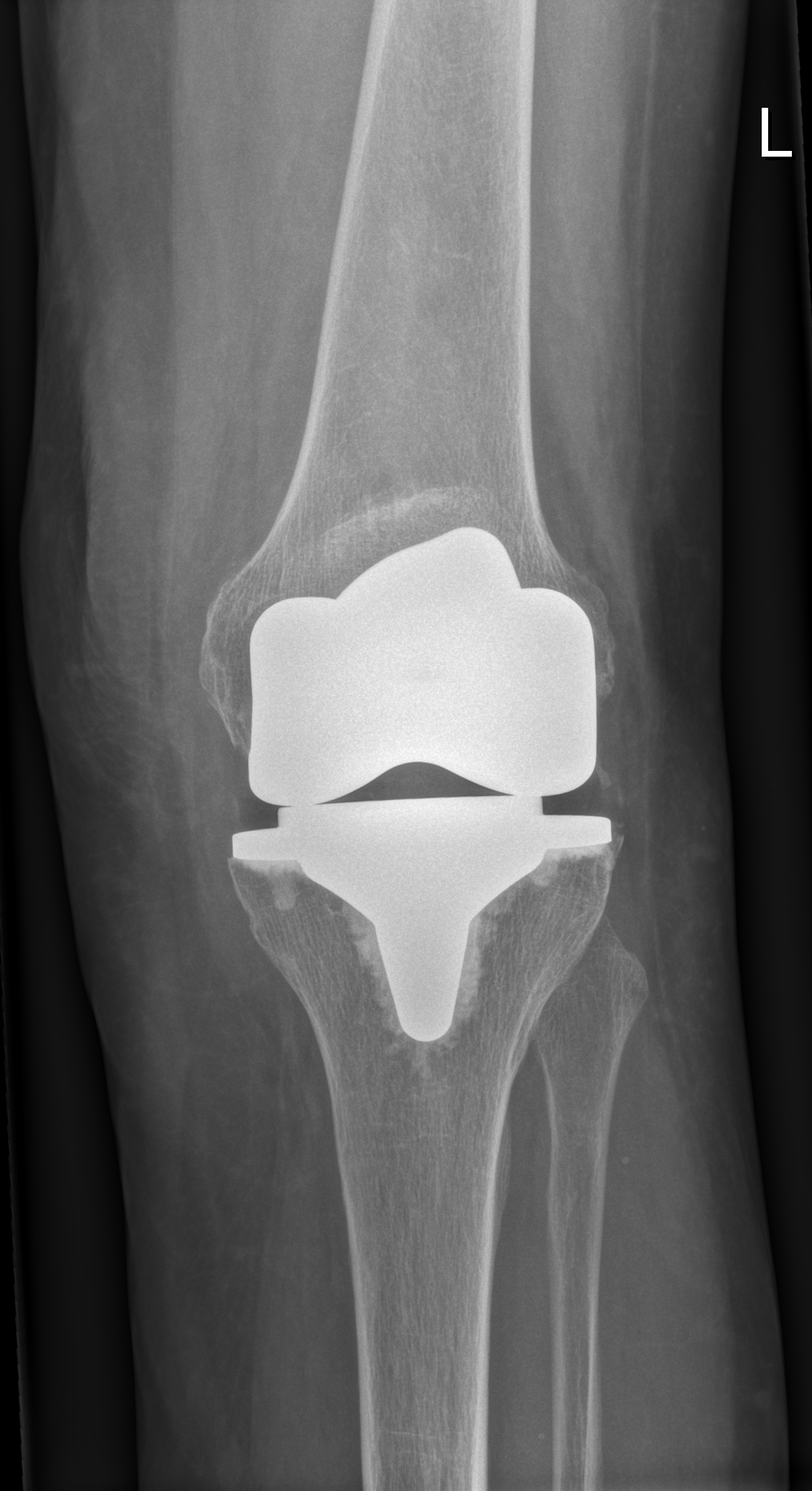
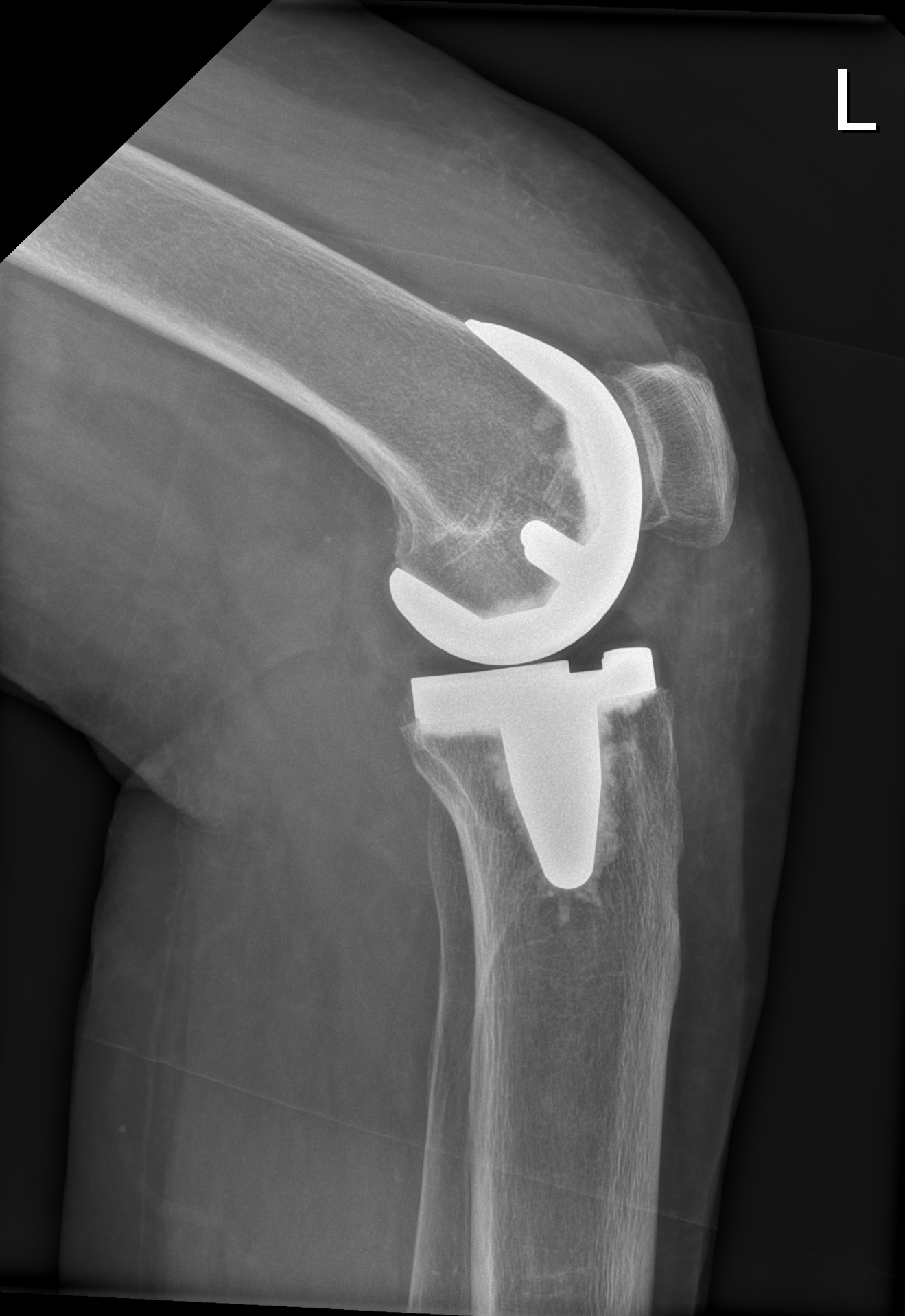
Knie-Totalendoprothese im Röntgen
Für die Ausrichtung der Endoprothesenteile gibt es im mehrere Möglichkeiten:
- Mechanische Ausrichtung (Englisch: Mechanical alignment knee arthroplasty): Die Ausrichtung erfolgt entsprechend einer geraden Beinachse. Das heißt, dass das Bein nach dieser OP annähernd gerade sein wird, was in den meisten Fällen gut funktioniert, aber nicht immer der natürlichen Bandspannung des Kniegelenks gerecht wird.
- Kinematische Ausrichtung (Englisch: Kinematic alignment knee arthroplasty): Die Ausrichtung folgt der ursprünglichen Stellung der knöchernen Strukturen. Das heißt es wird ein reiner Oberflächenersatz durchgeführt und auf eine gerade Beinachse kein Wert gelegt. Es können zwar Fehlstellungen zurückbleiben, jedoch führt die natürliche Bandspannung im Normalfall zu einer möglichst natürlichen Roll-Gleitbewegung des Kniegelenkes. Dies kann unterstützt werden durch so genannte medial-pivot Inlays. Ein Inlay ist die Plastikeinlage welche zwischen Oberschenkel-Teil (Femur-Komponente) und Schienbein-Teil (Tibia-Komponente). Diese medial-pivot Inlays sorgen für eine möglichst natürliche Knie-Beweglichkeit, da sie die natürliche Form des Schienbeins inklusive Meniskus nachahmen.
- Eine Mischung aus mechanischer und kinematischer Ausrichtung (Restricted kinematic alignment knee arthroplasty), bei der nur ein Teil der Fehlstellung belassen wird. Die genaue Ausrichung wird intraoperativ vom Operateur auf Grund der natürlichen Bandspannung des Patienten entschieden. Dadurch wird ein natürliches Bewegungsmuster des Kniegelenks bei teilweise korrigierter Knieachse erreicht.
In der Nachbehandlung ist die Vollbelastung sofort nach der Operation erlaubt. Krücken werden für die ersten 6 Wochen nach der OP zur Unterstützung empfohlen. Nach einer Knie-Totalendoprothese ist es von großer Wichtigkeit innerhalb der ersten 6 Wochen eine gute Beweglichkeit zu erlangen. Mehrmals tägliche selbstständige Beübung der Beugung und Streckung ist wichtig. Physiotherapie 1-2 mal pro Woche sowie ein Rehab-Aufenthalt (frühestens 6 Wochen nach OP) sind sinnvoll.
MPFL Plastik
Das mediale patellofemorale Ligament (MPFL, Synonym: mediales Retinakulum) ist ein innenseitiges Haltband, dass verhindert, dass die Kniescheibe nach außen verrutscht oder sich nach außen ausrenkt (Patella-Luxation). Dieses Band kann im Rahmen einer Kniescheibenausrenkung (Patella Luxation) reißen und zu chronischer Instabilität der Kniescheibe führen.
Im Falle einer chronischen Kniescheibeninstabiliät (Patellainstabilität) ist es möglich das mediale patellofemorale Ligament (MPFL) zu rekonstruieren. Dabei wird wie bei der Kreuzbandrekonstruktion entwender die körpereigene Quadrizepssehne oder Semitentinosus-Sehne verwendet.
Für die Nachbehandlung wird üblicherweise für 4-6 Wochen eine teil-gesperrte Kniegelenksorthese mit Gelenk verordnet, welche schrittweise für die Beugung freigegeben wird.
work in progress
Lorem ipsum dolor sit amet, consectetur adipiscing elit. In sit amet eros eget justo elementum interdum. Cras vestibulum nulla id aliquam rutrum. Vestibulum aliquet mauris ut augue ultrices facilisis. Vestibulum pretium ligula sed ipsum dapibus, tempus iaculis felis ornare. Morbi pretium sed est tincidunt hendrerit.

Du muss angemeldet sein, um einen Kommentar zu veröffentlichen.